La chirurgia bariatrica è un tipo di chirurgia digestiva che ha il fine di indurre dimagrimento in persone con grave obesità. Questa disciplina è diventata particolarmente nota anche grazie ad un programma televisivo statunitense “Vite al Limite“, che ripercorre le storie di pazienti obesi che vanno incontro a interventi che spesso stravolgono in positivo la propria vita.
Nell’ambito delle varie strategie terapeutiche contro l’obesità, la soluzione chirurgica si afferma perché è in grado di comportare un notevole dimagrimento e, soprattutto, di mantenerlo per un lungo periodo di tempo (se non per tutta la vita). Inoltre, per alcune di queste tecniche, sembra esserci un beneficio per la salute che va oltre il semplice calo di peso corporeo. Infine, come evidenziato dalla SICOB (Società italiana di Chirurgia dell’Obesità), alcuni studi mostrano che la chirurgia bariatrica è in grado di ridurre l’eccesso di mortalità che caratterizza il paziente con obesità severa.
La chirurgia bariatrica, tuttavia, andrebbe intrapresa dopo il fallimento della terapia basata su dieta, esercizio fisico ed eventualmente della terapia farmacologica contro l’obesità.
Indice dell'articolo
Indicazioni alla chirurgia bariatrica
I pazienti candidabili ad affrontare un intervento di chirurgia bariatrica deve rispondere ai seguenti requisiti:
- BMI > 40 (obesità di terzo grado o maggiore), o > 35 se presenti altre patologie concomitanti;
- età compresa tra i 18 ed i 65 anni;
- obesità stabile da almeno 5 anni;
- fallimento di terapie dietetiche o farmacologiche pregresse con almeno un anno di trattamento;
- rischio operatorio accettabile;
- buona compliance del paziente nel seguire le terapie e i consigli dietetici.
Controindicazioni alla chirurgia bariatrica
I pazienti che non possono affrontare questi interventi hanno le seguenti caratteristiche:
- dipendenza da alcool e droghe;
- età superiore ai 65 anni;
- ridotta speranza di vita;
- presenza di gravi patologie epatiche, endocrinologiche o psichiatriche.
Inoltre, visto che la maggior parte degli interventi di chirurgia bariatrica si eseguono con tecnica laparoscopia, un’ulteriore controindicazione in questo caso è la presenza di gravi patologie respiratorie.
I tipi di chirurgia bariatrica
Ci sono diverse modalità attraverso cui eseguire la chirurgia per l’obesità, e si possono dividere essenzialmente in due tipologie: interventi restrittivi e interventi malassorbitivi. Non esiste la tecnica perfetta per tutti, perciò la scelta del tipo di intervento va personalizzata in base alle esigenze del paziente.
Interventi restrittivi
Gli interventi restrittivi inducono il dimagrimento restringendo il volume gastrico e inducendo sazietà precoce. Infatti, quando le pareti dello stomaco sono distese, l’organo invia al cervello il segnale che arresta lo stimolo della fame.
- Palloncino intragastrico (bioenteric intragastric baloon);
- Bendaggio gastrico;
- Sleeve gastrectomy (gastroplastica verticale);
- By-pass gastrico.
Palloncino intragastrico
Posizionando per via endoscopica un palloncino in silicone (riempito con 400-800 ml di blu di metilene), si ottiene la riduzione del volume della cavità gastrica. Non è una procedura definitiva ma temporanea (4-6 mesi) che può servire da “ponte” per un successivo intervento chirurgico.
Questa tecnica è controindicata in caso di patologie del tratto digestivo superiore (ernia iatale, esofagite, ulcera peptica, emorragia, tumori, Crohn) poiché potrebbe peggiorarle.
Bendaggio gastrico regolabile

Il bendaggio gastrico consiste in un nastro di silicone biocompatibile collegato ad un piccolo serbatoio sottocutaneo, tramite il quale il bendaggio viene gonfiato. La fascetta viene avvolta attorno alla parte alta del corpo dello stomaco restringendone la cavità, che assume una forma a clessidra. La creazione di questa “tasca” inestensibile permette la sazietà precoce del paziente durante l’alimentazione.
Una possibile complicanza è lo scivolamento del bendaggio, o la sovradistensione della tasca gastrica che provoca reflusso, vomito e dolore addominale.
Gastroplastica verticale (Sleeve gastrectomy)
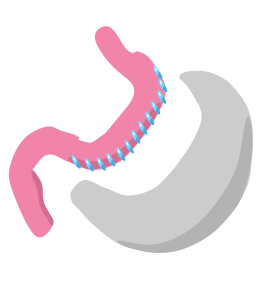
La sleeve gastrectomy è un intervento che consiste nella creazione di una tasca gastrica verticale del volume di 15-20 ml, che segue la piccola curvatura ed è separata lateralmente dal restante stomaco. Il canale digestivo neoformato ha un diametro interno di circa 1 cm.
La perdita di peso in eccesso è di circa il 40-50% ma con risultati variabili a lungo termine.
Bypass Gastrico
Il bypass gastrico è un complesso intervento che altera il percorso del cibo nel canale digerente. Per questo motivo, pur essendo un intervento restrittivo, il bypass gastrico ha anche un’azione malassorbitiva.
Si esegue con ricostruzione a Y, collegando un moncone di stomaco al tratto iniziale dell’intestino tenue (digiuno), mentre il tratto digestivo escluso viene abboccato più in basso al digiuno stesso. Il risultato è una riduzione del volume gastrico con contemporanea deviazione del percorso della bile.
Esiste poi un mini-bypass gastrico, meno demolitivo e soprattutto è un intervento reversibile, cioè con un nuovo intervento si può ripristinare il percorso digestivo originario. Tuttavia, il mini-bypass dà più frequentemente reflusso biliare.

Quanto si dimagrisce con il bypass e gli altri interventi restrittivi? La perdita di peso in eccesso può arrivare fino ad un massimo del 70% ma i risultati a lungo termine sono meno costanti rispetto agli interventi malassorbitivi.
Complicanze ed effetti collaterali del bypass gastrico:
Una complicanza tipica del bypass gastrico è la dumping syndrome, che consiste in nausea, dolori crampiformi, sensazione di calore, cardiopalmo, vertigine e sincope per ipotensione.
A ciò si aggiunge il rischio di deiscenza anastomotica (vedi dopo) e i disturbi gastrointestinali (nausea, dolore addominale) già precedentemente riassunti e presenti in tutti i tipi di interventi.
Interventi malassorbitivi
Gli interventi malassorbitivi inducono il dimagrimento interferendo con i processi di digestione e assorbimento del cibo. Sono interventi più complessi e rischiosi degli interventi restrittivi poiché possono comportare maggiori squilibri a livello nutrizionale ed elettrolitico.
Tuttavia questi interventi sembrano avere un effetto benefico a lungo termine dal punto di vista metabolico, migliorando la sensibilità all’insulina e quindi il controllo della glicemia.
La tecnica più eseguita è la diversione bilio-pancreatica, un complesso intervento che separa in due i percorsi eseguiti da cibo e succo biliopancreatico. Normalmente, cibo e succo pancreatico entrano a contatto nel duodeno, gli enzimi attuano la digestione dei nutrienti che verranno assorbiti lungo i circa 6 metri di intestino tenue. Con la diversione bilio-pancreatica, invece, succo biliopancreatico e cibo si incontrano appena 50 cm prima del termine dell’intestino tenue. In questo modo, l’assorbimento dei nutrienti è profondamente limitata dalla ridotta lunghezza del segmento assorbente.
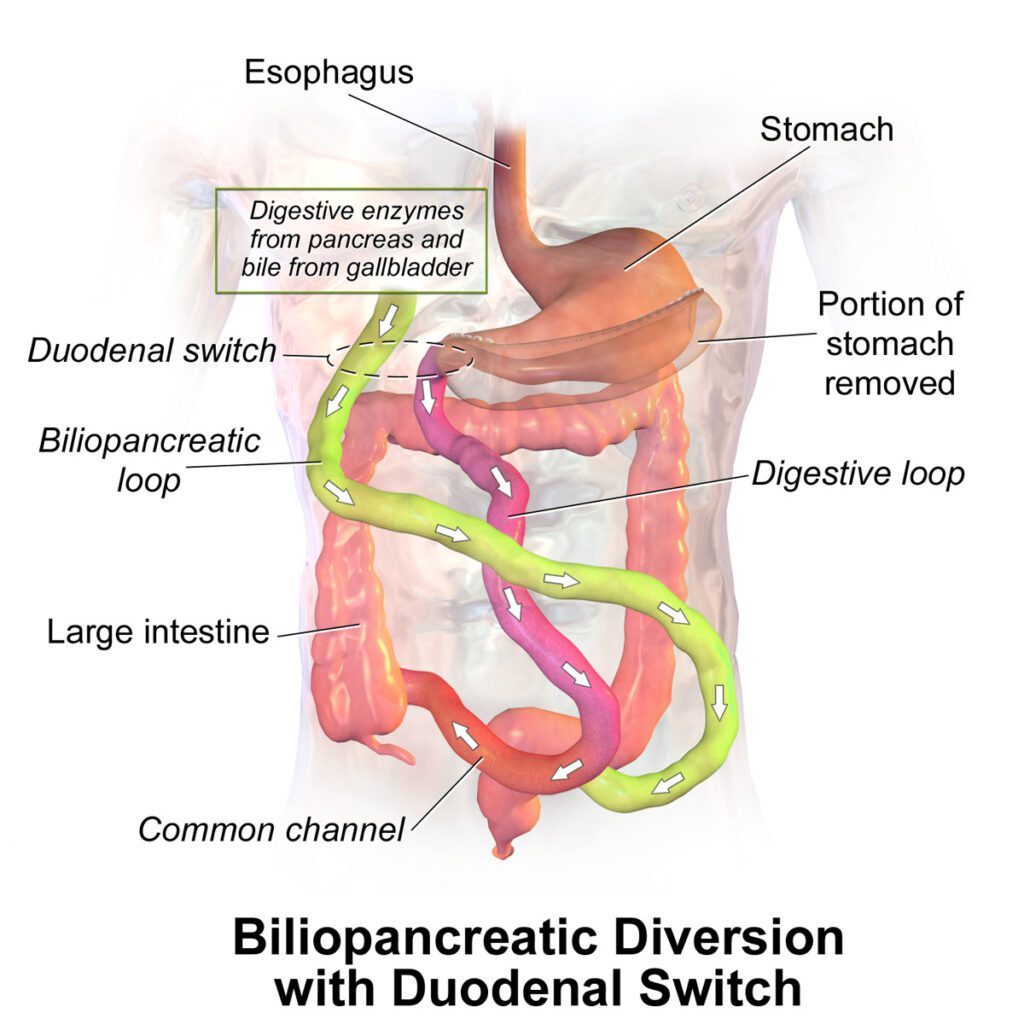
Per questo motivo, avviene un’importante perdita dei nutrienti introdotti con la dieta, inducendo un dimagrimento stabile nel tempo (che può arrivare fino al 70% dell’eccesso di peso).
Complicanze ed effetti collaterali della diversione biliopancreatica:
Tuttavia ad una maggiore efficacia si contrappone un maggior rischio di disturbi nutritivi dovuti al malassorbimento. Sono possibili malnutrizione proteica, anemia sideropenica, fragilità ossea, deficit vitaminici (soprattutto del gruppo B e D), calcoli biliari e renali, ipocalcemia, ipopotassalemia, ipomagnesemia, deficit di ferro e zinco.
Vi è inoltre una complicanza (possibile anche nel bypass gastrico) che è la deiscenza anastomotica. Questa è una grave complicanza dovuta al cedimento della sutura tra i tratti anatomici che vengono uniti fra loro; può comportare emorragia, spandimento del materiale digestivo nell’addome e infiammazione (peritonite) potenzialmente fatale.
Mortalità della chirurgia bariatrica
Anche la chirurgia bariatrica, come tutti i tipi di chirurgia, possiede un rischio di morte perioperatoria non trascurabile. La mortalità operatoria globale è dello 0,25%, ma c’è una variabilità in base al tipo di intervento.
In particolare, per quanto riguarda gli interventi restrittivi, la mortalità a 30 giorni è dello 0,10% nei bendaggi gastrici, dello 0,15% nelle gastroplastiche verticali e dello 0,54% per il bypass gastrico. Nel bypass gastrico è stato evidenziato in un esteso studio longitudinale un tasso di mortalità del 3,34% a 10 anni dall’intervento. Invece, per gli interventi malassorbitivi, la mortalità a 30 giorni è dello 0,8%
Perché prima dell’intervento bisogna dimagrire?
Ogni intervento chirurgo, specie se condotto in anestesia generale, possiede un rischio operatorio che dipende da tanti fattori, tra cui troviamo anche le caratteristiche del paziente. L’obesità è un importantissimo fattore di rischio secondo la classificazione della American Society of Anesthesiologists per mortalità perioperatoria. È pertanto fondamentale per il paziente obeso dimagrire prima di ricevere l’operazione. Un dimagrimento di più del 5-10% del proprio peso originario può aiutare a ridurre il rischio, che comunque sarà alto, visto il grado di obesità richiesto per essere eleggibile per la chirurgia bariatrica.
Conclusioni
La chirurgia bariatrica è una soluzione terapeutica molto efficace per risolvere il grave problema che è l’obesità di alto grado. Tuttavia, come tutti i tipi di chirurgia, ha pro e contro. I rischi infatti non sono trascurabili, anzi proprio perché si tratta di persone già di per sé ad alto rischio anestesiologico, questo tipo di scelta dev’essere intrapresa con cautela ancora maggiore.
Durante il delicato periodo pre e post-operatorio, sono dunque fondamentali (oltre al chirurgo) altre figure professionali come l’anestesista, il dietologo, il medico di base e lo psicologo. Inoltre, nessun intervento può sostituire la collaborazione attiva del paziente nel seguire strettamente le prescrizioni dei medici, per le quali è consigliabile, se possibile, un saldo sostegno da parte della famiglia o degli affetti.
Antonio Spiezia
Bibliografia
Bruschi Kelles, S. M., Diniz, M. F., Machado, C. J., & Barreto, S. M. (2014). Mortality rate after open Roux-in-Y gastric bypass: a 10-year follow-up. Brazilian journal of medical and biological research = Revista brasileira de pesquisas medicas e biologicas, 47(7), 617–625. https://doi.org/10.1590/1414-431×20143578
Dionigi R., Cabitza P., Carcano G., Castelli P., Rigatti P., et al., Chirurgia – Basi teoriche e Chirurgia generale (VI edizione), Edra-Masson editore, 2017.
ATTENZIONE: Le informazioni contenute in questo sito hanno puramente scopo informativo e divulgativo. Questi articoli non sono sufficienti a porre diagnosi e decisioni di trattamento e non sostituiscono mai il parere del medico. Per ulteriori informazioni contattare il proprio medico generico o specialista.

